Wichtigstes Ziel der derzeit geltenden Leitlinien der Fachgesellschaften und der Empfehlungen der Arbeitsgemeinschaft Gynäkologische Onkologie (AGO) in der Nachsorge des Mammakarzinoms ist die Früherkennung lokaler und regionaler Rezidive. Es ist also eine primär symptomorientierte Nachsorge.
Die offiziellen Leitlinien orientieren sich an der aktuellen wissenschaftlichen Datenlage. Das wichtigste Ziel dieser Nachsorge ist die Früherkennung von lokalen und regionalen Rezidiven. Die Früherkennung von Fernrezidiven, also Metastasen, gehört nicht dazu. Und das, obwohl es sich dabei genau um die Metastasen handelt, die für die Patientinnen eventuell gefährlich werden können. Die Leitlinien-Empfehlung sieht nur eine regelmäßige Anamneseerhebung mit körperlicher Untersuchung in den ersten Jahren nach der Operation vor.
Empfohlen wird, sie in den Jahren eins bis drei alle drei Monate, danach halbjährlich und nach fünf Jahren in zwölfmonatigem Abstand durchzuführen. Des Weiteren sollte bei allen Untersuchungsterminen die Patientin zur Selbstuntersuchung der Brust angehalten werden. Eine Mammografie wird alle sechs bis zwölf Monate empfohlen, bei bestimmten Risikokonstellationen wird sie durch weitere bildgebende Verfahren ergänzt. Eine gynäkologische Untersuchung sollte jährlich erfolgen. Untersuchungen wie Knochenszintigrafie, Sonografie der Leber, Röntgenuntersuchung der Lunge, Computertomografien oder Kernspinuntersuchungen werden bei einer asymptomatischen Patientin ausdrücklich nicht empfohlen. Das gleiche gilt für den routinemäßigen Einsatz der Tumormarker und anderer Blutuntersuchungen. Diese Empfehlungen entsprechen auch den Leitlinien der amerikanischen Gesellschaft für klinische Onkologie in der Neufassung vom November 2006 und den Leitlinien anderer nationaler Kommissionen.
Empfehlungen derzeitiger Leitlinien nicht ausreichend
An diesen Empfehlungen ist klar erkennbar, dass die Nachsorge nur auf den Tumor gerichtet ist, sich aber gar nicht mit den Ursachen und vor allem nicht mit einer möglichen, aktiven Sekundärprophylaxe beschäftigt. Das aber war immer unser Anliegen, weil wir von einem anderen Gesundheits- und Krankheitsverständnis ausgehen. Krankheit ist nicht Schicksal oder Strafe, sondern ein Aufschrei von Körper und Seele, dass es so nicht weitergehen kann und darf! Krankheit ist immer Aufruf zur Besinnung und Umkehr.
Krankheit ruft nach Veränderung des bisherigen und zur Gewohnheit gewordenen Lebensstils
Viele Frauen wissen das und suchen nach Hilfen, die sie weiter bringen. Sie spüren instinktiv und weil sie ihren Körper kennen, dass Krebs mehr ist als nur eine Geschwulst in der Brust. Sie wissen, dass viel mehr Systeme beteiligt und verändert sind und die Geschwulst selbst nur Ausdruck einer tiefer liegenden Erkrankung ist. Die Entfernung des Knotens und eventuell der Lymphknoten kann nützlich sein und den Patientinnen Zeit verschaffen. Die Operation ist aber nichts anderes als die Entfernung eines Symptoms, auf gar keinen Fall ist es eine kausale Behandlung. Kausal wäre, nach den jeweiligen Ursachen zu fahnden, die für die Entstehung ursächlich waren: z. B. Ernährung, Säure-Basenhaushalt, Sauerstoffradikale, Darmgesundheit, Immunsystem, Hormone, Psyche etc., um nur einiges zu nennen. Erst dann kann versucht werden eine Homöostase herzustellen, die Voraussetzung jeglicher Gesundheit.
Leitliniengetreue Nachsorge manchmal kontraproduktiv
Wenn aber der Boden, auf dem Krebs gedeihen konnte, nicht total umgepflügt wird, dann holt die Krankheit die Patientin früher oder später wieder ein. Da nützt es auch gar nichts, wenn ein Organonkologe – sprich: Gynäkologe – leitliniengerecht untersucht oder sogar individualisiert und die Nachsorge bei einer Frau mit kleinem Tumor und günstiger Prognose anders gestaltet als bei einer jungen Frau mit positivem Lymphknotenstatus und höherem Rezidivrisiko. Was er durch die konventionelle Diagnostik vielleicht findet, findet er zu spät. Denn Rezidive und Metastasen stellen eine gefährliche Entwicklung der Grundkrankheit dar und sind späte Stadien im Verlauf einer Tumorentwicklung. Was wir in der Nachsorge aber wollen, ist eine Sekundärprävention, das heißt, es soll alles dafür getan werden, dass die Krankheit nicht wieder kommt. Für diese Anliegen ist die Leitlinienempfehlung, wenn sie stringent angewendet wird, manchmal sogar kontraproduktiv, wiegt sich doch eine Patientin, die von ihrem Gynäkologen hört, es sei alles in Ordnung, in falscher Sicherheit. Nichts ist in Ordnung, denn der Organonkologe hat den Blick für das Ganze verloren! Wie viele Jahre hat es beispielsweise gedauert, bis Gynäkologen bemerkt haben, dass die Hormonersatztherapie (HRT) zu Brustkrebs führen kann, und wie lange wird es noch dauern, bis die synthetischen Hormone nur noch unter ganz bestimmten Umständen eingesetzt werden oder ganz vom Markt verschwinden?
Brustkrebs ist eine sehr heterogene Erkrankung mit unterschiedlichen „Rezidivmustern“ und betrifft Frauen in allen Altersgruppen – auch dies wird im üblichen Nachsorgekonzept nicht berücksichtigt! Insbesondere nicht das unterschiedliche Risikoprofil der einzelnen Patienten: z. B. Nebenerkrankungen, Gewicht, psychologischer Hintergrund, Hormonstatus etc.[note]Viele Facetten der bei uns durchgeführten Nachsorgekonzepte entsprechen zwar den Empfehlungen zur Nachsorge des primären Mammakarzinoms bzw. den Leitlinien der AGO, gehen aber weit darüber hinaus. Sie orientieren sich dabei an den individuellen Bedürfnissen der Frauen und tragen so zu einer Verbesserung der Überlebenszeit und Lebensqualität bei. Diese Konzepte haben sich bei uns seit Jahrzehnten bewährt.[/note]
Dabei zweifelt niemand daran, dass jede Frau ihr individuelles Risikoprofil besitzt und damit einmalig ist. Zwar wird in den letzten Jahren mehr über die möglichen Risiken geschrieben, aber dennoch sind in der klassischen Onkologie noch keine Gruppen definiert, denen man eine intensivere, ganzheitlich orientierte Nachsorge empfiehlt. Ganz abgesehen davon, dass dies auch den Kenntnisstand von Schulonkologen übersteigen würde.
Natürlich wäre es wünschenswert, das Problem von Hochrisikopatientinnen in einer prospektiven Studie zu untersuchen und sekundär präventive Maßnahmen evident basiert zu machen. Aber können wir so lange warten und vielleicht unnötige Opfer bringen? Die Einschätzung der primären Risikosituation ist außerordentlich wichtig, da das Muster der Metastasierung entscheidend davon abhängt. Metastasen haben, wie schon betont, für die Patientinnen eine sehr große, ja schicksalhafte Bedeutung. In der metastasierten Situation ist darüber hinaus die Erkrankung noch weitaus heterogener als in der primären, adjuvanten Phase.
Nachsorge sichert keinen Überlebensvorteil
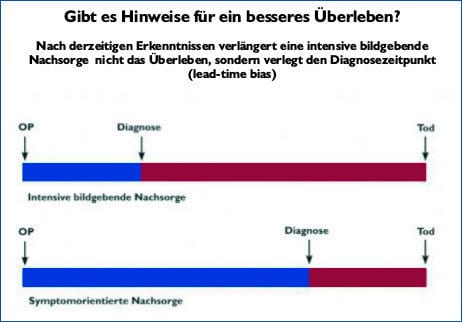
Ich betone noch einmal: Die Vorverlegung der Diagnose bringt keinen Überlebensvorteil. Den erreicht man nur, wenn man an die Ursachen und Wurzeln der Krankheit geht. (vgl. Abb. 1)
Ich bin immer froh, dass nicht nur ganzheitlich denkende Ärzte mit dieser an Leitlinien orientierten Nachsorge unzufrieden sind, sondern auch die Patientinnen. Sie haben langst begriffen, dass nicht immer ihre Heilungschancen besser sind, nur weil die Diagnose früher gestellt wurde. Heilungschancen sind dann gegeben, wenn man dem Körper und dem Geist hilft, wieder heil zu werden. Zur Unterstützung, die Frauen auf einen gesundheitsgerechten Weg zu führen, dient auch das Faktum, dass es für die Gesamtüberlebenszeit keine Rolle spielt, ob eine Metastasierung im früheren oder späten Stadium erkannt wird. Viele Frauen fragen daher auch mit Recht, passt das derzeitige Nachsorgekonzept noch in die heutige Zeit?
Stammen doch die Daten, die die Empfehlungen der derzeitigen Nachsorgeprogramme rechtfertigen, aus italienischen Studien der 1980er Jahre und müssen dringend überprüft werden! Denn das Wissen um Risiken und Ursachen hat sich seither enorm vermehrt. Zwar haben wir zwischenzeitlich hochwirksame neue Medikamente, die die Überlebenszeiten beim metastasierten Mammakarzinom deutlich verlängern können, aber immer noch gilt die uralte Weisheit: vorbeugen ist besser als heilen. Warum also nicht aufklären, was durch eigenes Zutun getan werden kann und wo der Arzt korrigierend eingreifen sollte, um das Ziel langfristiger Gesundheit zu erreichen. Besonders für asymptomatische Frauen, die Angst vor Metastasen haben, ist eine intensive Aufklärung wichtig, um ihre Angst zu mindern. In einer solchen Situation ist die Hilfe zur Selbsthilfe immer gerechtfertigt. Man kann sie der Patientin nicht verweigern.
Immer wieder werde ich mit der Frage konfrontiert: „Gibt es Hinweise darauf, dass Patientinnen mit sehr wenigen Metastasen geheilt werden können, und wann kann man eigentlich von einer Heilung sprechen?“ Wir kennen viele Patientinnen, die bei minimaler Metastasierung von uns behandelt wurden und nach vielen Jahren noch leben. Typische Beispiele sind Patientinnen mit solitärer Leber- oder Hirnmetastasierung, die lokal zerstört oder exstirpiert und die anschließend systemisch nachbehandelt wurden, aber auch ihren Lebensstil radikal änderten. Ob diese Patientinnen aber geheilt sind, ist schwer zu sagen. Ich sage diesen Patientinnen auch, dass Heilung auch nicht unbedingt das primäre Ziel sein muss, Lebensverlängerung bei guter Lebensqualität ist schon ein großer Erfolg. Die Erhaltung der Lebensqualität und des Lebenssinnes ist von großer Bedeutung und stellt das Arzt-Patienten-Verhaltnis in ein ganz besonderes Licht. Nicht der nach Leitlinien handelnde Arzt als Technokrat, geknebelt durch Vorgaben nicht zuletzt auch durch die Krankenkassen, sondern der warmherzige, einfühIsame, verständige Arzt als Lebensberater und Helfer mit breitem Wissen auch alternativer Therapieverfahren ist gefragt.
Was wurde also bisher erreicht? Wenig!
Schaut man sich nämlich kritisch an, was die Therapien im metastasierten Zustand gebracht haben, sind leider auch die Studien mit neueren Substanzen doch sehr ernüchternd. Dass die derzeit eingesetzten Wirkstoffe, selbst wenn sie neu sind, zu einer Verbesserung der Überlebenszeit beitragen werden, darf bezweifelt werden. Zwar gibt es Studien mit Überlebenszeitverbesserungen z. B. mit neuen Chemotherapien oder Antikörpern, die ihren Nutzen auch in der adjuvanten Anwendung erwiesen haben. Es kann dann trotzdem sein, dass sie Frauen mit Fernrezidiven nicht helfen – bestes Beispiel ist Herceptin®. Dass Patienten auf Chemotherapie nur zu einem geringen Prozentsatz ansprechen, erklären auch die Resultate der vom Tumorzentrum München publizierten Zahlen, die eine Verbesserung der Überlebenszeit beim metastasierten Mammakarzinom nicht nachweisen konnten. Viele erinnern sich an den Artikel im „Spiegel“ unter der Überschrift „Giftkur ohne Nutzen“. Unser Standpunkt war immer: Verbesserungen der Überlebenszeit können nur erwartet werden, wenn lokale und systemische Therapiemaßnahmen kombiniert werden und die Patienten aktiv in ihre langfristige Genesung mit einbezogen werden.
Sowohl Leber- als auch Lungenmetastasen, mit Einschränkungen auch Knochenmetastasen, können operativ entfernt werden. Es stehen sogar minimal invasive Verfahren zur Verfügung: Cyberknife, Laserablation, Thermo- und Kryotherapie, in vielen Fällen kann auch die Strahlentherapie zum lokalen Erfolg beitragen. Aber ist es nicht besser, es erst gar nicht dahin kommen zu lassen, bevor man diese Therapien einsetzen muss? Darum ist es so wichtig, gleich von Anfang an die richtige Einstellung seiner Krankheit gegenüber einzunehmen und sich nicht von Leitlinien und Empfehlungen täuschen bzw. sich dadurch in Sicherheit wiegen zu lassen.
Das derzeit empfohlene Nachsorge-Konzept muss dringend überarbeitet werden
Es ist wirklich an der Zeit, da die Neustrukturierung der Nachsorge derzeit in einer Art akademischem Winterschlaf verharrt. Patientinnen werden nicht zur sekundären Prävention angehalten, ausgebildete Ärzte, die das könnten, gibt es nur wenige, Patientinnen mit Metastasen im Frühstadium werden in den derzeitigen Leitlinien nicht erkannt, und bei ausgedehnter Metastasierung bleibt alles wie gehabt.
Die deutsche Gesellschaft für Onkologie (DGO) wird sich dieser Thematik auf ihrem diesjährigen Kongress in Baden-Baden annehmen und ihre eigenen Leitlinien erarbeiten. Es sind die Patientinnen, die neue Konzepte fordern, und nicht die Ärzte. Denn wer von Metastasen und Tod bedroht ist, sieht die nihilistische Grundhaltung der leitlinienorientierten Nachsorge mit anderen Augen.
Was bringen neue Verfahren?
Wie weit uns neuere Verfahren wie zum Beispiel das PET-CT helfen können, ist noch nicht entschieden. Beim PET-CT handelt es sich um ein Verfahren, das bei vernünftiger Indikation zur Abklärung unklarer Befunde hervorragend geeignet ist, insbesondere in der konventionellen Diagnostik bei Tumormarkererhöhungen ohne Korrelat. Aber auch das PET-CT produziert falsch-negative und vor allem falsch-positive Befunde und kann dann starke Verunsicherungen auslösen, die weitere Untersuchungen nach sich ziehen. Ein routinemäßiger Einsatz dieser Methode in der Nachsorge bei jährlich 60.000 Neuerkrankten wäre ohnehin zurzeit nicht bezahlbar.
Ich werde auch häufig nach dem Nachweis von zirkulierenden Tumorzellen im peripheren Blut gefragt und ob diese Verfahren eine frühe Metastasierung anzeigen. Leider fehlen hierzu noch die Langzeitergebnisse. Für mich haben sich die erhobenen Ergebnisse sogar häufig als sehr fraglich dargestellt, so dass wir in der Indikationsstellung sehr zurückhaltend geworden sind. Ich bin aber davon überzeugt, dass hier eine Zukunft liegt, die helfen kann, Arzt und Patient durch eine sinnvolle Nachsorge zu steuern, an deren Ende Lebensqualität, Lebensverlängerung und vielleicht Heilung für den Patienten steht.
Dieser Beitrag erschien im Oktober 2007 in CO’MED Fachmagazin für Complementär-Medizin.


